Rotuj diabetyku!
Diabetyk24.pl
17 października 2017
Konieczność codziennego wstrzykiwania insuliny – nieodłączny element leczenia cukrzycy – początkowo wydaje się czymś bardzo nieprzyjemnym i skomplikowanym. Z czasem przyzwyczajamy się do tej czynności i zaczynamy wykonywać ją niemalże automatycznie. I wtedy właśnie pojawiają się błędy, które mogą mieć przełożenie na wyrównanie glikemii.
Od prawie 100 lat mamy możliwość leczenia cukrzycy insuliną. Przez ten czas zmieniały się preparaty insuliny i narzędzia do jej podawania. Obecnie standardem jest podawanie hormonu wstrzykiwaczem bądź pompą insulinową. I w jednym, i w drugim przypadku należy pamiętać o rotacji miejsc wkłucia, przy wstrzykiwaczach także o odpowiednim doborze igieł do iniekcji i regularnej ich wymianie.
Rotuj diabetyku!
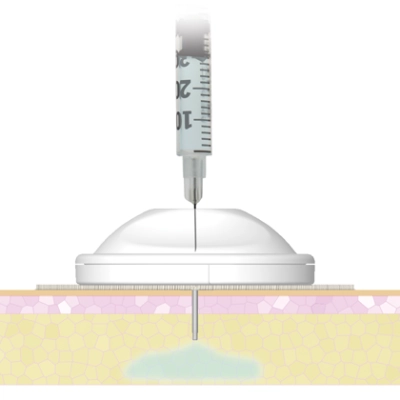
Najwygodniej w brzuch – wielu diabetyków bez cienia wątpliwości podpisze się pod tym stwierdzeniem. Zwykle nawet osoby szczupłe mają na brzuchu nieco tkanki tłuszczowej, na pewno więcej niż w innych partiach ciała. Dyskretne zrobienie zastrzyk w brzuch jest możliwe nawet w miejscach publicznych, czego nie można powiedzieć o udach czy pośladkach. W rezultacie podskórne zrosty, wynikające z nadmiernego eksploatowania tych samych miejsc do iniekcji, u dorosłych diabetyków najczęściej pojawiają się na brzuchu. Intensywna insulinoterapia, która jest obecnie standardem leczenia osób z cukrzycą typu 1 i części pacjentów z cukrzycą typu 2 wymaga wielokrotnego w ciągu dnia podawania insuliny (co najmniej jedno wstrzyknięcie insuliny długodziałającej i co najmniej trzy wstrzyknięcia insuliny do głównych posiłków). Z każdym zastrzykiem dochodzi do mikrourazu tkanki podskórnej. Nie tylko dlatego, że wbijamy w nią igłę, ale też dlatego, że wstrzykujemy lek, który mając pewną objętość, przez co nam tę tkankę rozpycha. Z tego powodu miejsca podawania insuliny należy rotować, czyli systemowo i regularnie zmieniać.
Gdzie podajemy insulinę?
Dla przypomnienia, insulinę można wstrzykiwać w brzuch, pośladki, ramiona, uda oraz pod łopatkami. W te same miejsca można zakładać wkłucia od pompy insulinowej. Z wymienionych miejsc najrzadziej wykorzystywana jest tkanka pod łopatkami, także dlatego, że miejsce to wymaga pomocy osoby trzeciej. Zmieniając miejsce podawania insuliny dajemy tkance podskórnej czas na regenerację. Jeśli tego nie robimy rośnie ryzyko pojawiania się podskórnych zrostów, które utrudniają, a niekiedy wręcz uniemożliwiają wchłanianie się insuliny. Zrosty te określane są mianem lipohipertrofii i są zaliczana jest do tzw. skórnych powikłań insulinoterapii. Początkowo zgrubienia podskórne nie są widoczne, ale można je wyczuć pod palcami, dotykając miejsc, w które często dokonujemy iniekcji. Jeśli sami nie potrafimy przeprowadzić takiego badania swojej tkanki, warto poprosić o to diabetologa. Zlekceważenie pierwszych sygnałów, świadczących o tym, że tkanka podskórna jest nadmiernie eksploatowana skutkuje zaawansowaną postacią lipohipertrofii – na skórze pojawiają się widoczne gołym okiem zgrubienia i przerosty tkanki. Przy czyn nie jest to tylko problem estetyczny – w miejsca zmienione chorobowo nie należy podawać insuliny, ponieważ nie wiadomo, czy i jak będzie się ona wchłaniała, dodatkowo takie iniekcje bywają bardzo bolesne. W efekcie podania leku w zrost może dojść zarówno do hiperglikemii, jak i hipoglikemii (np. kiedy insulina wchłonie się ze znacznym opóźnieniem, po tym, jak podaliśmy dawkę korekcyjną na wcześniejsze przecukrzenie).
Przeczytaj więcej: rodzaje insulin wedle czasu wchłaniania
Jak zmieniać miejsca wkłucia
Większość diabetyków zdaje sobie sprawę z konieczności rotacji miejsc do iniekcji. Jak to jednak robić systemowo? Jak nie trafiać ciągle w ten sam punkt na brzuchu czy na pośladku. W końcu prawidłowo wykonany zastrzyk nie pozostawia po sobie śladów, a przecież nie robimy sobie na skórze „notatek” flamastrem, żeby pamiętać, gdzie dokładnie wbijaliśmy igłę No właśnie. Systemowa zmiana miejsc podawania insuliny wcale nie jest taka prosta i wymaga od nas tego, by do iniekcji podchodzić świadomie, a nie na autopilocie…
Idea zmiany miejsca wkłucia nie dotyczy tylko tego, żeby wykorzystywać różne powierzchnie. Ważne jest też to, żeby w ramach jednej powierzchni nie podawać insuliny ciągle w to samo miejsce.
Rotacja w praktyce
Weźmy dla przykładu brzuch. Zgodnie z zaleceniami do dyspozycji mamy obszar brzucha w następujących granicach: ok. 1 cm ponad spojeniem łonowym, ok. 1 cm poniżej najniższego żebra, ok. 1 cm odległości od pępka. Odległość pomiędzy jednym zastrzykiem a kolejnym powinna wynosić 1 cm. Dla ułatwienia stosujemy miarę szerokości palca. Insulinę można wstrzykiwać np. zgodnie z ruchem wskazówek zegara lub też linearnie, zaczynając od strony prawej i idąc co lewej. W zależności od powierzchni skóry, czyli de facto naszej masy ciała takich zastrzyków w okolicę brzucha zmieścimy kilka (małe dziecko) kilkanaście (szczupły dorosły) czy kilkadziesiąt (osoba otyła).
Rotacja miejsc wkłucia może polegać na tym, że przez pewien czas wstrzykujemy insulinę tylko w brzuch, wykorzystując całą jego powierzchnię i robiąc ok. 1 cm przerwy pomiędzy kolejnymi ukłuciami. U osoby dorosłej powierzchni brzucha wystarcza, by przez tydzień podawać insulinę tylko w ten obszar, nie wkłuwając się w to samo miejsce. Po „wyeksploatowaniu” brzucha przenosimy się np. na pośladki. Insulinę podajemy w ¼ powierzchni pośladka. I znowu należy zwizualizować sobie tę powierzchnię i robić kolejne zastrzyki w zachowaniem 1 cm odległości pomiędzy nimi. Po wykorzystaniu całej powierzchni pośladków, można przechodzimy do kolejnego miejsca, wykorzystując całą jego powierzchnię. Tym sposobem mija nieco czasu (o dzieci i osób szczupłych mnie, u dorosłych, w szczególności otyłych więcej) zanim ponowie powrócimy do iniekcji w brzuch.
Taki sposób rotacji wydaje się najprostszy, choć na pewno nie jest jedyny. Można przez pewien czas wstrzykiwać insulinę wyłącznie w powierzchnie po prawej części ciała, by potem wykorzystywać tylko lewą część ciała. Można zastrzyk poranny zawsze robić w brzuch, do obiadu w ramiona, do kolacji w uda, a insulinę bazalną wstrzykiwać wyłącznie w pośladki. Za każdym razem trzeba uważać, by pomiędzy iniekcjami były co najmniej centymetrowe przerwy (co jest dużym wyzwaniem).
Tempo wchłaniania się insuliny
Warto wiedzieć, że tempo wchłaniania się insuliny może być różne, w zależności od miejsca, w które ją wstrzyknięto. Różnice te są mniej zauważalne przy insulinie analogowej, bardziej przy insulinie ludzkiej. Najszybciej insulina wchłania się z brzucha, wolniej z ramion i ud, najwolniej z pośladków. Dlatego jeśli podajemy insulinę na korektę przy dużej hiperglikemii, warto wstrzyknąć ją w brzuch, nawet jeśli danego dnia zgodnie z własnym schematem rotacji iniekcji powinniśmy ją podać w inne miejsce. Podobnie, jeśli podajemy insulinę penem na posiłek zawierający spore ilości tłuszczu, warto podać ją w pośladek, ponieważ tłuszcz spowalnia wchłanianie się węglowodanów i w ten sposób lepiej dopasujemy działanie leku do wzrostu glikemii po posiłku. Zatem okazjonalne odstępstwa od schematu rotacji są jak najbardziej możliwe; ważne jednak by na co dzień regularnie i systemowo zmieniać miejsca iniekcji i w ten sposób chronić tkankę przed niekorzystnymi zmianami.