Objawy skórne insulinooporności
Diabetyk24.pl
23 listopada 2022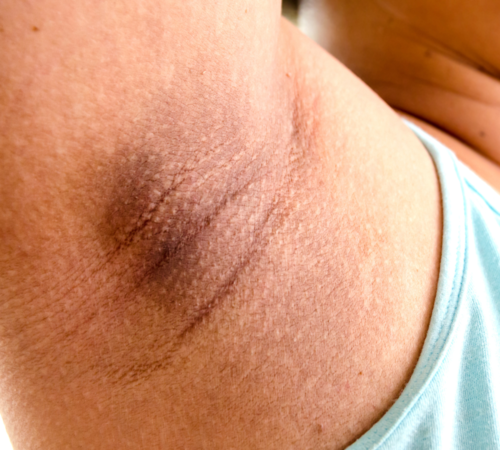
Insulinooporność bywa coraz częściej diagnozowana. U osoby z insulinoopornością dochodzi do upośledzonej odpowiedzi tkanek docelowych na działanie insuliny, pomimo iż jej stężenie we krwi jest w normie lub nawet podwyższone. Nierozpoznana i nieleczona insulinooporność może prowadzić do cukrzycy i zespołu metabolicznego. Sprawdź jakie objawy są charakterystyczne dla tego zaburzenia i czy zmiany na skórze również mogą być odzwierciedleniem insulinooporności?
Jak wyglądają pierwsze objawy insulinooporności?
Insulinooporność to stan, w którym komórki tkanek insulinozależnych, przede wszystkim komórki tłuszczowe (adipocyty), komórki mięśniowe (miocyty) i komórki wątroby (hepatocyty) słabiej reagują na insulinę. W związku z tym, aby utrzymać prawidłowe stężenie glukozy we krwi niezbędne jest większe od fizjologicznego, kompensacyjne wydzielanie insuliny przez komórki beta trzustki. Prowadzi to do długotrwałej ogólnoustrojowej hiperinsulinemii, czyli podwyższonego poziomu insuliny we krwi. Jakie są najczęstsze sygnały alarmowe - pierwsze objawy insulinooporności? Należą do nich m.in.:
- ogólne zmęczenie
- senność pojawiająca się po posiłkach (zwłaszcza bogatych w węglowodany)
- częste uczucie głodu powodujące podjadanie pomiędzy posiłkami
- ochota na coś słodkiego, szczególnie po dużym, obfitym posiłku
- rozdrażnienie, nerwowość i obniżenie nastroju
- problemy z koncentracją, „mgła” umysłowa
- kołatanie serca
- bóle głowy, migreny
Przyrost masy ciała, zwłaszcza w obrębie brzucha czy też trudności ze zrzuceniem nadmiernych kilogramów to skutki nadmiernej podaży energetycznej, która powoduje insulinooporność. Pierwsze objawy skórne, które mogą się pojawić u osób z insulinoopornością to ciemnobrązowe lub szare, szorstkie, zgrubiałe zmiany na skórze zwane rogowaceniem ciemnym.
Insulinooporność - objawy skórne
Jednym z symptomów stanu obniżonej wrażliwości tkanek na insulinę jakim jest insulinooporność są objawy skórne. Do najczęściej występującym zmian skórnych w insulinooporności należy rogowacenie ciemne (acanthosis nigricans). Są to zmiany skórne, które charakteryzują się brodawkowatym przerostem naskórka z towarzyszącym nadmiernym rogowaceniem (hiperkeratozą) i hiperpigmentacją (ciemnobrązowe przebarwienie skóry). Najczęstszą lokalizacją tych zmian są fałdy skóry - zwłaszcza na szyi, w okolicy karku (tzw. objaw brudnej szyi), w dołach pachowych, okolicy podsutkowej, na łokciach lub kolanach. Zmiany typu rogowacenie ciemnie mogą występować również na błonie śluzowej jamy ustnej, a w rzadkich przypadkach mogą przyjmować postać uogólnioną z towarzyszącym nieznacznym świądem i zmianami troficznymi płytek paznokciowych.
Rogowacenie ciemne może być związane również z innymi zespołami chorobowymi jak np. zespół policystycznych jajników, zespół Alströma czy też towarzyszyć nowotworom złośliwym (głównie gruczolakorakom zlokalizowanym w jamie brzusznej). Niemniej jednak, najczęstszą przyczyną rogowacenia ciemnego jest insulinooporność i związana z nią hiperinsulinemia.
Jakie mechanizmy stoją za pojawieniem się takich zmian skórnych w insulinooporności? Insulina wykazuje podobieństwo w budowie do insulinopodobnego czynnika wzrostu (IGF-1), hormonu produkowanego w wątrobie pod wpływem hormonu wzrostu. Insulinopodobny czynnik wzrostu bierze udział w rozwoju organizmu, pobudza komórki do wzrostu i różnicowania, wspomaga tworzenie kolagenu oraz utrzymuje w równowadze stężenie wapnia, magnezu i potasu. Na błonach komórkowych różnych komórek (w tym keratynocytów, fibroblastów, melanocytów) znajdują się receptory, poprzez które IGF-1 może pełnić swoje biologiczne funkcje. W sytuacji kiedy we krwi mamy wysoki poziom insuliny, a taka sytuacja może mieć miejsce w insulinooporności, insulina aktywuje receptory IGF-1 w różnych tkankach, m.in. pobudzając komórki w skórze do wzrostu. Oglądając pod mikroskopem wycinki skóry ze zmianami typu rogowacenie ciemne możemy więc zobaczyć proliferację keratynocytów z hiperkeratozą i rozrostem brodawkowatym oraz hiperpigmentację tych zmian skórnych.
Innym objawem skórnym w insulinooporności może być trądzik. Trądzik pospolity jest powszechnym schorzeniem, które powstaje przede wszystkim w wyniku nadmiernego wydzielania sebum oraz rogowacenia ujść mieszków włosowych (hiperkeratozy). W patogenezie trądziku znaczącą rolę odgrywają również zaburzenia hormonalne, w tym wysokie poziomy hormonu wzrostu, insuliny, insulinopodobnego czynnika wzrostu czy też androgenów. Insulina obecna w nadmiarze bezpośrednio podwyższa stężenie IGF-1 oraz stymuluje receptory IGF-1, co może prowadzić do namnażania keratynocytów i wydzielania dużej ilości sebum. Ponadto insulina w wielu różnych mechanizmach oddziałuje na wydzielanie hormonów w tymi androgenów, które również predysponują do występowania trądziku.
Jak wygląda leczenie insulinooporności?
Celem leczenia insulinooporności jest poprawa wrażliwości tkanek na insulinę, a tym samym zmniejszenie hiperinsulinemii. Najskuteczniejszym sposobem, aby to osiągnąć jest regularna aktywność fizyczna i stosowanie zasad zdrowego żywienia (np. dieta o niskim indeksie i ładunku glikemicznym) oraz zmniejszenie nadmiernej ilości tkanki tłuszczowej w organizmie i redukcja masy ciała. Bardzo ważna jest również odpowiednia ilość i jakość snu oraz rezygnacja z używek. W niektórych przypadkach lekarz może zlecić również leki, np. takie które w swoim mechanizmie działania mają również zwiększenie insulinowrażliwości.
Warto podkreślić, że leczenie insulinooporności jest procesem złożonym, które obejmuje wiele różnych składowych. Chociaż w zależności od objawów, stopnia zaawansowania i ogólnego stanu zdrowia danej osoby z insulinoopornością zalecenia mogą się różnić, to zawsze podstawą działania jest zmiana stylu życia, która obejmuje odpowiednie żywienie oraz codzienny ruch.
Bibliografia:
1. Insulinooporność. Zrozumieć, czuć się dobrze, schudnąć. Magdalena Jagiełło. Wydawnictwo Glandula, 2021.
2. da Silva Rosa SC, Nayak N, Caymo AM, Gordon JW. Mechanisms of muscle insulin resistance and the cross-talk with liver and adipose tissue. Physiol Rep. 2020 Oct;8(19):e14607. doi: 10.14814/phy2.14607. PMID: 33038072; PMCID: PMC7547588.
3. González-Saldivar G, Rodríguez-Gutiérrez R, Ocampo-Candiani J, González-González JG, Gómez-Flores M. Skin Manifestations of Insulin Resistance: From a Biochemical Stance to a Clinical Diagnosis and Management. Dermatol Ther (Heidelb). 2017 Mar;7(1):37-51. doi: 10.1007/s13555-016-0160-3. Epub 2016 Dec 5. PMID: 27921251; PMCID: PMC5336429.
4. Filus A, Zdrojewicz Z. Insulin-like growth factor-1 (IGF-1) – structure and the role in the human body. Pediatr Endocrinol Diabetes Metab 2014;22,4:161-169.
5. Venkatasamy VV, Pericherla S, Manthuruthil S, Mishra S, Hanno R. Effect of Physical activity on Insulin Resistance, Inflammation and Oxidative Stress in Diabetes Mellitus. J Clin Diagn Res. 2013 Aug;7(8):1764-6. doi: 10.7860/JCDR/2013/6518.3306. Epub 2013 Jul 17. PMID: 24086908; PMCID: PMC3782965.
6. Malin SK, Gerber R, Chipkin SR, Braun B. Independent and combined effects of exercise training and metformin on insulin sensitivity in individuals with prediabetes. Diabetes Care. 2012 Jan;35(1):131-6. doi: 10.2337/dc11-0925. Epub 2011 Oct 31. PMID: 22040838; PMCID: PMC3241331.
7. Weickert MO. What dietary modification best improves insulin sensitivity and why? Clin Endocrinol (Oxf). 2012 Oct;77(4):508-12. doi: 10.1111/j.1365-2265.2012.04450.x. PMID: 22640465.
8. Schwartz R, Janniger E. Acanthosis nigricans – częsta choroba, niezwiązana na ogół z procesami złośliwymi. Dermatology Review/Przegląd Dermatologiczny. 2011;98(1):1-6.