Wyniki z glukometru i sensora (CGM, FGM) – skąd różnice?
Diabetyk24.pl
2 stycznia 2018
Krew włośniczkowa i płyn śródtkankowy – dwa środowiska pomiaru glikemii
Sensory systemów do ciągłego monitorowania glikemii dokonują pomiarów poziomu cukru nie we krwi, a w płynie śródtkankowym. Krew i płyn śródtkankowy to dwa różne środowiska, w jednakowy sposób przydatne do kontroli glikemii. Ważne jest, by osoby chorujące na cukrzycę zdawały sobie sprawę, że wyniki uzyskiwane z dwóch różnych środowisk nie muszą być tożsame oraz by umiały porównywać wartości uzyskiwane z sensora i na glukometrze.
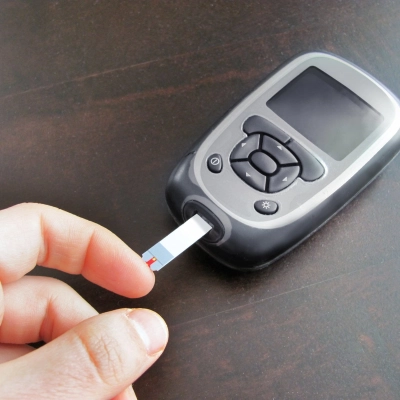
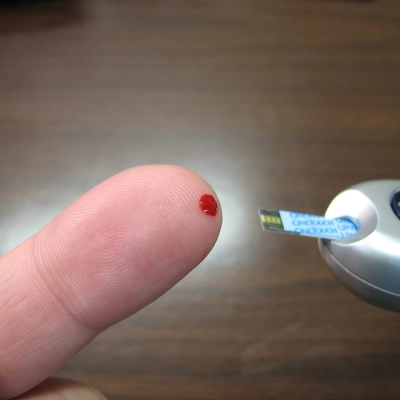
Diabetycy przyzwyczaili się do tego, że glikemię mierzy się z krwi. Czy to w laboratorium (krew z żyły), czy w warunkach domowych (kropla krwi z palca). Pomiary z krwi wydają się nam czymś najbardziej naturalnym na świecie. Wierzymy im i jesteśmy skłonni na nich opierać swoje leczenie. W psychologii zjawisko to nazywa się prawem pierwszych połączeń. Pierwsze doświadczenia, w tym przypadku doświadczenie samokontroli za pomocą glukometru, który wymaga do badania kropli krwi, wydają się w pewnym sensie najlepsze. Najbardziej godne zaufania. Systemy do ciągłego monitorowania glikemii to dość młode wynalazki, które dopiero powoli się upowszechniają. Choć wygodne, bo niwelują konieczność pobierania kropli krwi do badania, jednocześnie dla wielu są „podejrzane”. Przecież cukier trzeba zmierzyć w krwi! Dodatkowo pacjenci z upodobaniem porównują wskazania sensorów do wyników na glukometrze. Te nie zawsze są zbieżne, co budzi podejrzenia, że to sensory nie pracują prawidłowo.
Przeczytaj więcej: systemy ciągłego monitoringu glikemii
Cukier w organizmie
Sensory każdego z dostępnych na polskim rynku systemów do ciągłego monitorowania glikemii (Dexcom, Enlite, Eversence, FreeStyle Libre) umieszczane są w płynie śródtkankowym, a nie we krwi. Umieszczenie sensora, który z założenia ma w jednym miejscu pozostawać przez dłuższy czas głębiej (we krwi) mogłoby prowadzić do zakażeń. Płyn śródtkankowy, nazywany inaczej międzykomórkowym, śródmiąższowym lub tkankowym to niewielka warstwa płynu otaczająca komórki. To ta przestrzeń do której podajemy insulinę wstrzykiwaczem lub pompą insulinową.
Sensor umieszczony jest tkance podskórnej, w otoczeniu płynu śródtkankowego, do którego glukoza trafia z naczyń włosowatych. Następnie z płynu śródtkankowego glukoza transportowana jest do komórek - tłuszczowych, mięśniowych i innych. Transport ten odbywa się na zasadzie dyfuzji biernej, czyli bez udziału żadnych enzymów występuje zjawisko wyrównywania stężeń.
Ilość cukru we krwi i w innych płynach organizmu nie jest taka sama. Glikemia zmienia się nieustannie – u osób zdrowych w małych granicach, u diabetyków niekiedy w bardzo dużych Stąd stężenie glukozy np. we krwi, w płynie tkankowym i płynie rdzeniowo-mózgowym w danym momencie nie musi być jednakowe.
Różnice w ilości cukru w poszczególnych płynach organizmu przy stabilnych glikemiach, czyli np. u osób zdrowych są niewielkie. Zaczynają one mieć znaczenie dopiero u diabetyków, którzy za pomocą glukometru chcę weryfikować wskazania sensora.
Kiedy glikemia zmienia się dynamicznie?
Każdy z producentów systemów do ciągłego monitorowania glikemii zaznacza, iż w sytuacji znacznych wahań glikemii (strzałki trendów pionowo w górę lub pionowo w dół) należałoby dodatkowo dokonać pomiaru cukru z krwi. Ma to szczególnie znaczenie przy hiperglikemii, kiedy chcemy podać insulinę i przy hipoglikemii, kiedy planujemy dostarczyć sobie węglowodanów szybko wchłaniających się. Przy gwałtownych zmianach glikemii – o których informują nas strzałki trendów – glikemia w płynie śródtkankowym może się znacząco różnić od tej z krwi. Dzieje się tak dlatego, że wspomniana dyfuzja bierna, czyli wyrównywanie stężeń nie zachodzi z sekundy na sekundę. Opóźnienie sensora w stosunku do glukometru wynosi średnio 15 minut.
Kiedy mamy do czynienia z szybkimi zmianami stężenia glukozy? Np. po podaniu insuliny na korektę, czyli bez jedzenia; w trakcie aktywności fizycznej; po zjedzeniu posiłku zawierającego duże ilości cukrów prostych itp. Pacjenci monitorujący glikemię przy pomocy CGM-ów powinni o tym pamiętać i przy gwałtownych zmianach glikemii nie porównywać wskazań z dwóch urządzeń i nie spekulować, który wynik jest prawidłowy.
Jeśli chcemy sprawdzić, czy nowy sensor przedstawia wyniki zbliżone do tych z krwi, należy przy stabilnej glikemii zmierzyć cukier glukometrem i porównać ten wynik ze wskazaniem sensora za około 15 minut.
Trendy nie wyniki
Zaawansowani użytkownicy CGM-ów wiedzą, że ważniejszy od pojedynczego wyniku jest trend glikemii. Albo inaczej, dopiero połączenie tych dwóch elementów – jednostkowego pomiaru i trendu daje pełny obraz tego, jak kształtują się nasze cukry. Dzięki strzałkom trendu jesteśmy w stanie przewidzieć sytuację i zadziałać z wyprzedzeniem. Przy wartości cukru 80 mg/dl i strzałce pionowo w dół sięgamy po cukier prosty i nie dopuszczamy do niedocukrzenia. Widząc trend niwelujemy w pewien sposób różnice, jakie występują pomiędzy cukrem we krwi i w płynie. Bo nawet jeśli stężenie cukru w płynie śródtkankowym nie jest jeszcze tak niskie jak we krwi, strzałka trendu poinformuje nas, że cukier cały czas się obniża.
Ciekawostka: Poziom cukru w samej krwi w jednym czasie też jest różny. Stężenie glukozy w pełnej krwi jest o 10–15% mniejsze od stężenia w osoczu, a wynika to z różnic w zawartości wody między krwią pełną a osoczem. Ponadto stężenie glukozy we krwi włośniczkowej (tę pobieramy z palca do badania glukometem) jest na czczo średnio o 5% większe niż we krwi żylnej, a po posiłku ta różnica zwiększa się do 10–15%. Jest ona powodowana fizjologiczną różnicą w stężeniu glukozy we krwi żylnej i krwi tętniczej.